Каждый четвертый инсульт развивается в задних отделах головного мозга в зоне ответственности позвоночных артерий. Атеросклероз и сужение позвоночной артерии
могут возникать в любом ее отделе и могут стать причиной ишемического инсульта. В отличие от сужений сонных артерий, роль которых в развитии инсульта известна уже давно и отработаны методы их лечения, патология позвоночных артерий изучена еще недостаточно. Однако современные технологии диагностических исследований и методов эндоваскулярного лечения открыли новые возможности для вмешательства при этом заболевании.
Синдром позвоночной артерии является состоянием, связанным с нарушением проходимости проявляющийся симптомами недостаточности мозгового кровообращения в области задней части головного мозга.
Причины нарушенной проходимости могут быть самыми различными, поэтому основной задачей в ведении пациентов является точная диагностика, так, как только выявление точной причины позволит ее устранить и убрать тягостные для пациентов симптомы. С каждым годом заболевание молодеет, что связано с увеличением количества молодых людей, подолгу сидящих за компьютерами и малоподвижным образом жизни.
Своевременная диагностика гарантирует благоприятный результат лечения синдрома позвоночной артерии в нашей клинике.
Причины синдрома позвоночной артерии
Наиболее распространенная причина нарушений кровообращения позвоночной артерии является атеросклеротическая бляшка. Реже встречается расслоение (диссекция) артерии, сдавление ее на шее или на входе в череп, воспалительные заболевания (васкулит). Точно установить вероятность развития инсульта при подобной локализации поражения достаточно сложно. По данным анатомических исследований поражение позвоночных артерий при смерти от ишемического инсульта отмечалось в 12% случаев.
Мнение врача
Гипоплазия позвоночной артерии является достаточно распространенным состоянием у пилотов старшей возрастной группы. Это может иметь серьезные клинические последствия, так как позвоночная артерия отвечает за поставку крови в заднюю часть мозга. У пилотов это особенно важно из-за высоких нагрузок на организм во время полетов. Поэтому регулярное медицинское обследование и отслеживание состояния позвоночной артерии у пилотов старшего возраста играет важную роль в поддержании их здоровья и безопасности полетов.
Результаты
Гипоплазия ПА была выявлена у 44 (2,9%) пациентов (min диаметр – 0,9 мм; max – 1,95 мм; средний диаметр – 1,71 мм). В одном из случаев у пациентки 19 лет обнаружена гипоплазия обеих ПА. С левой стороны гипоплазия ПА встречалась чаще (31 пациент, 2,1%), чем справа (13 пациентов, 0,8%).
В 43 случаях диаметр контрлатеральной ПА в несколько раз превышал диаметр гипоплазированной ПА (min – 3,2 мм; max – 6,3 мм; средний диаметр – 4,8 мм). Корреляции обнаружения гипоплазированной ПА с полом не было выявлено.
Пиковая систолическая скорость (ПСК) кровотока на уровне 1–2-го сегментов в гипоплазированных ПА не превышала 43 см/с (min – 9 см/с; средняя ПСК – 31,5 см/с). Следует отметить, что лишь у 7 (16% от общего количества случаев с гипоплазией ПА) пациентов с гипоплазированной ПА отмечалась жалоба на головокружение. Корреляции гипоплазии ПА с жалобой на головную боль не выявлено. Малый диаметр ПА встретился у 290 (19,3%) пациентов (средний диаметр – 2,38 мм). Средняя ПСК в ПА малого диаметра – 40,5 см/с.
Прогноз
При атеросклерозе позвоночной артерии прогноз для жизни и здоровья пациента давать достаточно сложно. При больших сужениях компенсация кровотока осуществляется за счет второй позвоночной артерии, кроме того, имеется коллатеральный кровоток. Больших исследований, оценивающих риск инсульта при поражении позвоночных артерий пока не проводилось. Однако остается фактом, что инсульты в вертебро-базилярной системе составляют не менее 25% всех инсультов и протекают значительнее тяжелее, чем инсульты связанные с сонной артерией. Поэтому выявление значимого сужения позвоночной артерии должно стать поводом для устранения этого рискованного состояния.
Без выявления и устранения причин развития синдрома позвоночной артерии прогноз выздоровления неблагоприятный. Чаще всего состояние пациентов постепенно ухудшается, что отрицательно сказывается на качестве жизни.
Самое сложное это выявить точную причину. Знание причины позволит устранить ее хирургическим или эндоваскулярным методом и избавить пациента от мучительных симптомов.
Опыт других людей
Гипоплазия позвоночной артерии – серьезное заболевание, особенно для пилотов старшего возраста. Опыт других людей показывает, что данное состояние может привести к серьезным последствиям во время полетов. Клиническая значимость этой проблемы заключается в возможности развития ишемических инсультов и других осложнений, которые могут серьезно угрожать безопасности полетов. Поэтому пилотам старшего возраста рекомендуется регулярно проходить медицинские обследования для выявления данного заболевания и принятия соответствующих мер предосторожности.
Материал и методы
В исследование включены 1500 пациентов с жалобами на головную боль (950 женщин и 550 мужчин, средний возраст 42 ± 7,4 года), находившихся на лечении в отделениях неврологии и терапии Клинической больницы им. С.Р. Миротворцева СГМУ в период с октября 2013 г. по май 2021 г.
Триплексное сканирование брахиоцефальных артерий (ТС БЦА) по стандартной методике проводилось на стационарном аппарате экспертного класса Philips HD11 XE линейным (3–12 МГц) и конвексным (2–5 МГц) датчиками на базе отделения ультразвуковой и функциональной диагностики.
Оценивались диаметры ПА во 2-м сегменте. Показатели кровотока в гипоплазированных ПА анализировались в 1–2-м сегментах. Гипоплазированной ПА считали при диаметре менее 2,0 мм. Диаметр ПА в диапазоне между 2,0 и 2,5 мм расценивали как малый.
Причины патологии
Почему у человека может появиться данное заболевание? Непрямолинейность хода позвоночных артерий между поперечными отростками и на других участках (разливают несколько отделов ПА: предпозвоночный, шейный, шейно-затылочный, внутричерепной) появляется из-за ряда заболеваний:
- остеохондроз шейного отдела;
- врожденные аномалии;
- травмы, при которых пострадал шейный отдел позвоночника;
- переохлаждение, из-за чего бывает спазм мышц, что влияет на расположение артерии;
- опухоль;
- болезнь Бехтерева;
- рубцевание тканей после хирургической операции.
Это основные причины, но могут быть и другие.
Основные причины и симптомы
Причины болезни связаны с внутриутробным развитием ребенка:
- ушиб и травмы будущей матери,
- чрезмерное употребление алкоголя, наркотиков,
- никотиновая зависимость;
- облучение отдельными разновидностями гамма-лучей, при продолжительном перегреве;
- заболевания инфекционного характера: грипп, краснуха, токсоплазмоз.
Гипоплазия левой или правой позвоночной артерии приводит к постепенному появлению симптомов, в результате чего ее очень трудно диагностировать.
Среди основных признаков заболевания выделяют:
- частые головокружения;
- беспричинные боли в области головы;
- снижение чувствительности отдельных частей тела;
- ухудшение координации движения;
- снижение зрения и слуха;
- ухудшение внимания, памяти и концентрации.
Все перечисленные симптомы возникают с различной периодичностью. Они характерны для патологии левой или правой позвоночной артерии продолжительного развития. При этом, зачастую у пациентов наблюдаются резкие изменения настроения, депрессии, сильная слабость и быстрая утомляемость. Также может появиться метео зависимость, когда человек начинает чувствовать недомогание при температурных перепадах и скачках атмосферного давления. Кроме этого, может возникнуть расстройство сна.
При развитии данного заболевания происходит существенное сужение сосудистого просвета в зоне, где он входит в костный канал, ведущий в черепную полость. В результате этого в мозг начинает поступать недостаточно количество крови. Данным фактором и объясняются гемодинамические аномалии при недоразвитости ПА.
Любые симптомы, возникающие при наличии патологии, обуславливаются тем, что позвоночные артерии снабжают мозг питательными веществами питают, и даже незначительные нарушения в их работе – проявления ухудшения мозгового кровотока. С годами симптоматика усиливаются, и в этом нет ничего удивительного: сосуды начинают терять эластичность и «засоряются». Поэтому, просвет еще больше сужается.
Малый диаметр ПА может быть с правой стороны или слева. Гипоплазия правой позвоночной артерии наблюдается практически у 10% граждан. Заболевания левой ПА встречается намного реже.
ГБОУ «НИКИО им. Л.И. Свержевского» Департамента здравоохранения города Москвы
Учреждение-разработчик:
Государственное бюджетное учреждение здравоохранения «Научно-практический Центр оториноларингологии» Департамента здравоохранения города Москвы и кафедра оториноларингологии лечебного факультета Государственного образовательного учреждения высшего профессионального образования «Российский государственный медицинский университет».
Составители:
д.м.н. проф. А.И.Крюков; д.м.н., проф. В.Т.Пальчун; д.м.н. проф. Н.Л.Кунельская; д.м.н. М.В.Тардов; к.м.н. Е.Е. Загорская;к.м.н. Е.С.Янюшкина,к.м.н. Е.В.Байбакова;к.м.н. М.А.Чугунова;к.м.н. Ю.В.Левина; к.м.н. А.Л.Гусева; З.О.Заоева.
Рецензенты:
доктор медицинских наук, профессор И.Д.Стулиндоктор медицинских наук, профессор С.В.Морозова
Предназначение:
В методических рекомендациях описан диагностический алгоритм при центральных нарушениях функции вестибулярного анализатора, патологии, проявляющейся головокружением – одной из наиболее частых жалоб на амбулаторном приеме. Методические рекомендации рассчитаны на врачей оториноларингологов, неврологов, отоневрологов и врачей общего профиля.
Данный документ является собственностью Департамента здравоохранения города Москвы и не подлежит тиражированию без соответствующего разрешения.
Вступление
При обследовании пациента с жалобами на головокружение прежде всего необходимо дифференцировать периферический и центральный вестибулярный синдромы.
Роль нистагма в топической диагностике ограничена, однако некоторые его виды могут соответствовать определенным локальным повреждениям головного мозга. Следует также отметить отсутствие нозологической специфичности различных видов нистагма.
Принято считать, что горизонтальный нистагм чаще соответствует повреждению периферической части вестибулярного анализатора. Выраженный ротаторный компонент нистагма указывает на вовлечение в процесс центральных структур.
Вертикальный нистагм с направлением быстрой фазы вниз может соответствовать повреждению цервико-медуллярной области и нижних ножек мозжечка, а с направлением быстрой фазы вверх может регистрироваться при поражении передних отделов червя или верхних ножек мозжечка (мальформация Арнольда-Киари I типа). Также с патологическими процессами в области краниовертебрального перехода связан периодический альтернирующий нистагм – циклическое расстройство, при котором горизонтальный толчкообразный нистагм самопроизвольно приобретает обратное направление с периодичностью от 1 до 3 минут.
С поражениями покрышки среднего мозга или четверохолмия связывают ретракционный нистагм, характеризующийся нерегулярными подергиваниями глаз внутрь орбиты. Данный вид нистагма может сочетаться с пульсирующим, а также с конвергентным нистагмом, который характеризуется медленными дивергентными движениями глазных яблок, прерываемыми быстрыми конвергентными толчками.
Поражения каудальных отделов моста иногда вызывают поплавковые движения глазных яблок – быстрые движения глазных яблок вниз с последующим возвращением в первоначальное положение. Нистагмоидные подергивания одного глаза возникают при грубом повреждении среднего мозга и нижних отделов моста.
Пилообразный нистагм развивается при поражениях каудальных отделов ствола мозга и заключается в быстрых несодружественных движениях глаз, при которых одно глазное яблоко поворачивается кверху и внутрь, а другое – вниз и кнаружи.
Редкое, необычное нарушение движения глазных яблок, называемое опсоклонусом, заключается в приступе последовательных саккад, которые связаны с поражением мозжечка, реже – ствола мозга или таламуса. В тех случаях, когда такие саккады возникают в горизонтальной плоскости, используют термины «глазной миоклонус» или «синдром пляшущих глаз«.
В случае диагностирования периферического синдрома может возникнуть необходимость помимо аудиологического и вестибулологического исследований провести: мультиспиральную компьютерную томографию (МСКТ) височной кости для оценки патологии лабиринта; магнитно-резонансную томографию (МРТ) для верификации образования мосто-мозжечкового угла, вазо-неврального конфликта.
Если диагностируется нарушение функций равновесия и координации центрального типа, то далее неврологическое исследование должно определить области повреждения: вестибулярные ядра ствола, верхнестволовые структуры, мозжечок и его проводящие пути, лобная или теменная кора. Подтверждение топического диагноза обеспечивается МРТ головного мозга, а для уточнения этиологических факторов используются рентгенография шейного отдела позвоночника и кранио-вертебрального перехода, а также ультразвуковое исследование кровотока в магистральных артериях шеи и головы.
Анатомия и физиология вертебрально-базилярной системы
Позвоночная артерия (ПА) парная, отходящая с обеих сторон от подключичной артерии, является первой и самой крупной ее ветвью (Рис.1). Согласно А.В.Покровскому, выделяют следующие сегменты ПА:

1) Первый сегмент (V1) от устья до вхождения в канал поперечных отростков шейных позвонков. Как правило, артерия входит в поперечный отросток шестого или пятого шейного позвонка.
2) Второй сегмент (V2) – до выхода из отверстия поперечного отростка второго шейного позвонка. При отсутствии патологии позвонков ход сосуда на этом отрезке относительно прямолинеен: каждая позвоночная артерия удерживается почти точно в центре отверстия поперечного отростка при помощи тонких соединительнотканных трабекул и при любом движении в шейных суставах в пределах физиологической подвижности остается интактной.
3) Третий сегмент (V3) – до вхождения в полость черепа. После выхода из отверстия поперечного отростка аксиса позвоночная артерия отклоняется кнаружи и входит в отверстие поперечного отростка атланта. Далее в горизонтальной плоскости, направляясь дорзально, огибает боковую массу атланта, поворачивает вверх и вперед и, прободая атланто-окципитальную мембрану, через большое затылочное отверстие проникает в полость черепа. В этом сегменте артерия делает четыре изгиба в разных плоскостях, в том числе два под прямым углом, что в соответствии с законами гидродинамики и аналогично сифону внутренней сонной артерии обеспечивает сглаживание пульсовой волны и равномерность кровотока.
4) Четвертый сегмент (V4) – до слияния правой и левой позвоночных артерий на нижней поверхности продолговатого мозга или моста в основную артерию (ОА).
На уровне первого шейного позвонка ПА окружена атланто-затылочным синусом, в котором она «подвешена» на фиброзных тяжах. Стенки синуса неподатливы; в результате чего пульсация артерии в полости синуса стимулирует отток венозной крови, являясь важным регуляторным механизмом церебральной гемоциркуляции.
Экстракраниально от ПА отходят корешковые артерии, снабжающие нижние шейные (С4-С8) и верхнегрудные (Th1-Th3) сегменты. Четыре верхних шейных сегмента (С1-С4) питаются из передней спинальной артерии, которая образуется при слиянии передних спинномозговых артерий, ветвей позвоночных артерий. ПА и передние спинномозговые артерии на передней поверхности продолговатого мозга образуют анастомотический ромб.
Интракраниально позвоночная и основная артерии дают мелкие веточки, кровоснабжающие соответственно продолговатый мозг и мост.
Наиболее крупной ветвью ПА служит задняя нижняя мозжечковая артерия, обеспечивающая васкуляризацию нижней поверхности мозжечка. Также она дает веточки к ворсинчатому сплетению четвертого желудочка, вентролатеральной поверхности продолговатого мозга, к корешкам X, IX, VIII и VII черепных нервов. Та же артерия является источником задней спинномозговой артерии.
От каудального сегмента основной артерии отходит передняя нижняя мозжечковая артерия, снабжающая внутреннее ухо (Рис.2), частично нижние ножки и вентральную часть мозжечка.
| 1 – основная артерия; 2 – передняя нижняя мозжечковая артерия; 3 – передняя вестибулярная артерий; 4 – артерия лабиринта; 5 – общая кохлеарная артерия; 6 – главная кохлеарная артерия; 7 – задняя вестибулярная артерия |
Рисунок 2.Кровоснабжение внутреннего уха.
Оральная порция основной артерии дает начало верхней мозжечковой артерии, несущей кровь к конвекситальной поверхности полушарий мозжечка.
Основная артерия в обычном варианте развития разделяется на правую и левую задние мозговые артерии, область ветвления которых распространяется на нижнюю поверхность височной и затылочной долей до теменно-затылочной борозды. К области кровоснабжения артерии относятся гипоталамус, ножки мозга, задние отделы мозолистого тела, гиппокамп, эпендима боковых желудочков, сосудистые сплетения и, что особенно важно – зрительная кора.
Интравазальные факторы, влияющие
на вертебрально-базилярный кровоток
Помимо регуляторных факторов огромное влияние на кровоток в вертебрально-базилярной системе оказывают особенности церебральной сосудистой архитектоники. Анализ строения артериальной системы головного мозга показал, что типичное ее устройство (Рис.3) встречается не более, чем в 50% случаев. Важно подчеркнуть, что вариабельность развития артерий заднего бассейна существенно превышает разнообразие строения ветвей каротидной системы: так задняя трифуркация регистрируется с частотой до 25% случаев, также встречаются варианты строения без слияния позвоночных артерий. Диаметры позвоночных артерий часто различны – в 25-30% случаев преобладает правая позвоночная артерия, с той же частотой может преобладать левая.
| 1 – интракраниальная часть внутренней сонной артерии; 2 – средняя мозговая артерия; 3 – передняя мозговая артерия; 4 – передняя соединительная артерия; 5 – задняя соединительная артерия; 6 – задняя мозговая артерия; 7 – основная артерия; 8 – верхняя мозжечковая артерия; 9 – передняя нижняя мозжечковая артерия; 10 – задняя нижняя мозжечковая артерия; 11 – позвоночная артерия. |
Рисунок 3.Строение большого артериального круга головного мозга.
Важное значение имеет вариант отхождения позвоночной артерии от подключичной. Нередки случаи расположения устья позвоночной артерии не на верхней, а на задней и даже нижней стенке подключичной артерии, что приводит к деформации начального сегмента ПА с высокой вероятностью формирования локального гемодинамического перепада, лимитирующего поток крови в сосуде.
Отдельно следует упомянуть о таких важнейших интракраниальных анастомозах, как задние соединительные артерии: отсутствие одной задней соединительной артерии регистрируется в 6-10% случаев, не редкость и отсутствие обеих задних соединительных артерий – полное разобщение задних отделов Виллизиева круга.
К внутрисосудистым факторам, влияющим на васкуляризацию головного мозга, относятся различного рода стенозирующие процессы в позвоночных и в основной артериях: атеросклеротический, воспалительный, фибро-мускулярная гиперплазия.
Экстравазальные влияния на вертебрально-базилярный кровоток
Стойкая или транзиторная компрессия позвоночной артерии в канале поперечных отростков или реже в межмышечных промежутках может вызывать снижение кровенаполнения вертебрально-базилярного бассейна также как и сужение просвета артерии за счет бляшки или тромба. Клиническая картина страдания развивается в зависимости от особенностей развития коллатералей и строения артериального круга основания головного мозга. В последней версии Международной классификации болезней 10-ого пересмотра такой симптомокомплекс определяется как «синдром вертебробазилярной артериальной системы» в рамках «преходящих транзиторных церебральных ишемических приступов (атак) и родственных синдромов» (G 45.0).
Соответственно областям васкуляризации бассейна позвоночных и основной артерии симптомы, связанные с нарушением кровотока в ВБС многообразны и включают кохлеовестибулярные нарушения, зрительные и глазодвигательные расстройства; нарушения статики и координации движений. Именно этот симптомокомплекс встречается более чем у 80% пациентов с недостаточностью кровообращения в заднем циркуляторном бассейне.
Зрительные и глазодвигательные расстройства относятся к весьма частым явлениям и проявляются затуманиванием полей зрения, неясностью видения предметов, фотопсиями или мерцательными скотомами и выпадениями полей зрения. Глазодвигательные нарушения выражены преходящей диплопией (при различных направлениях взора) с негрубыми парезами мышц глаза и недостаточностью конвергенции.
Статическая и динамическая атаксия – один из самых распространенных симптомов, проявляющихся жалобами на неустойчивость и пошатывание при ходьбе. Также может страдать координация движений.
Кохлеовестибулярные нарушения проявляются в виде остро развивающихся системных или несистемных головокружений иногда со спонтанным нистагмом, часто головокружение сопровождается тошнотой и рвотой. Отмечается шум в ушах различного тембра: от высоких (писк и свист) до низких тонов (шум прибоя, жужжание). При этом головокружение как моносимптом, может расцениваться в качестве достоверного признака дисциркуляции в ВБС только в сочетании с другими признаками нарушения кровообращения в ней у больных с относительно стойким отоневрологическим симптомокомплексом.
Менее известны, хотя встречаются нередко, оптико-вестибулярные расстройства. К ним относятся симптомы «колеблющейся тени» и «конвергентного головокружения», когда больные испытывают головокружения или неустойчивость при мелькании света и тени или при взгляде вниз. Могут быть выявлены различные виды зрительных агнозий с нарушением оптико-пространственного восприятия, а также элементы сенсорной и амнестической афазии в результате ишемии в дистальных корковых ветвях задней мозговой артерии.
Характерными симптомами являются приступы внезапного падения и обездвиженности без потери сознания (drop attacks) и с потерей сознания (с-м Унтерхарнштейдта), возникающие обычно при резких поворотах или запрокидывании головы. К проявлениям диэнцефальных расстройств относятся резкая общая слабость, непреодолимая сонливость, нарушения ритма сна и бодрствования, а также различные вегетативно-висцеральные расстройства, внезапные повышения АД, нарушения сердечного ритма и др.
В основе расширенной диагностики синдрома преходящих нарушений кровообращения в ВБС может лежать неоправданное включение в него симптомов, относящихся к начальным стадиям хорошо изученного “вертеброгенного синдрома позвоночной артерии”. Начальная или ангиодистоническая стадия его определяется как синдром вертеброгенно обусловленного раздражения периваскулярного симпатического сплетения позвоночной артерии с типичными болевыми (вегеталгическим) симптомами. Эти своеобразные шейно-затылочные боли с распространением в теменную, височную области и глазницу часто описываются как «снимание шлема». Преобладает болевой компонент, ощущаемый как жжение, парестезии, чувство сдавления или распирания в глазах, ушах, глотке. Описанные явления усиливаются при резком изменении наклона головы илиприее неудобномположении, особенно после сна. Зрительные и кохлеовестибулярные симптомы также своеобразны и обычно возникают или обостряются не как изолированные симптомы, а во время приступов характерной головной боли.
Особенности хода позвоночной артерии в межмышечных пространствах и в канале поперечных отростков определяют варианты возможных экстравазальных влияний на нее. Влияние мышц на ПА связано с их сегментарным тоническим напряжением, как правило, в рамках миофасциальных синдромов, связанных с остеохондрозом шейного отдела позвоночника.
До вхождения в канал поперечных отростков позвоночная артерия может сдавливаться краем передней лестничной мышцы или длинной мышцей шеи. Более частый вариант – сдавление ПА перед вхождением в полость черепа нижней косой мышцей головы, которая при резком повороте и наклоне головы растягивается и может ущемлять большой затылочный нерв, ветви второго шейного нерва и собственно ПА.
Более сложные и неоднозначные влияния на ПА могут оказывать структуры, составляющие канал поперечных отростков. Артроз унковертебральных суставов может проводить к прямой компрессии с изменением хода всего внутрикостного сегмента позвоночной артерии. При ультразвуковом ангиосканировании или рентгеноконтрастных методах визуализации артерия приобретает «извилистый» вид с огибанием деформированных суставов.
Избыточная подвижность (нестабильность) двигательных сегментов шейного отдела позвоночника создает условия для механического воздействия на ПА: компрессия артерии или раздражение периартериального симпатического сплетения.
Комплексное воздействие на вестибулярный анализатор
Как правило, отдельные проявления аномалий шейного отдела позвоночника или сосудистой системы головного мозга не столь значимы, чтобы вызывать появление головокружения или нарушать координацию. Клиническая ситуация может меняться при сочетании нескольких аномальных и патологических факторов.
Например, сочетание гипоплазии одной из позвоночных артерий и несостоятельность контрлатеральной задней соединительной артерии (Рис.4) могут не приводить к координаторным нарушениям. Однако в случае развития нестабильности или мышечно-тонических феноменов на фоне нарушения статики шейного отдела позвоночника – явлений, способных вызвать механическое воздействие на гемодинамически преобладающую ПА, – церебральный синдром может дебютировать головокружением.
| 1 – правая задняя соединительная артерия; 2 – отсутствие левой задней соединительной артерии; 3 – гипоплазированная правая позвоночная артерия; 4 – гемодинамически преобладающая позвоночная артерия |
Рисунок 4.Сочетание гипоплазии позвоночной артерии и несостоятельности контрлатеральной задней соединительной артерии.
Аналогичная ситуация может сложиться при наличии у пациента аномалии Арнольда-Киари. Данная патология может не проявляться клинически до тех пор, пока не сформируется нарушение двигательного стереотипа шейного отдела позвоночника или не разовьется артериальная гипертензия, сопровождающаяся микроциркуляторными нарушениями – в особенностями на уровне венозного сегмента. Указанные процессы в итоге могут приводить к компрессии ПА или самих миндаликов мозжечка, к ликвородинамическим расстройствам.
Таким образом, выявление позиционного (вертеброгенного) нистагма требует расширения обследования: ультразвуковое исследование кровотока в ВБС и лучевое исследование шейного отдела позвоночника.
Лучевая диагностика патологии позвоночника.
Обзорные рентгенограммы позвоночника в соответствии с рекомендациями обязательно выполняются в двух проекциях, что дает возможность изучить структуру тела позвонка, высоту межпозвонковых промежутков, состояние межпозвонковых и крючковидных суставов. Прицельные снимки атланто-аксиального сочленения демонстрируют особенности сустава Крювелье. При подозрении на аномалию краниовертебрального сочленения применяется особая методика съемки с вычислением углов между компонентами основания черепа и осью зубовидного отростка.
Большая группа рентгенологических симптомов остеохондроза связана с нарушением статической функции позвоночника. На рентгенограммах это проявляется изменением оси позвоночника – выпрямление шейного и поясничного лордоза или усиление грудного кифоза. При поражении дисков С5-С7 определяется обычно полное выпрямление шейного лордоза, изменения дисков С3-С5 вызывает лишь частичное выпрямление лордоза. Возможно образование кифоза. При этом расстояние между отростками на уровне кифоза увеличивается.
| Рисунок 5.Спондилолистез. |
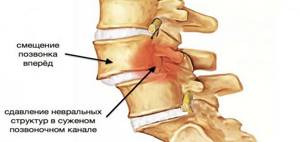
Объективные данные о подвижности шейного отдела позвоночника дают функциональные рентгенологические исследования со сгибанием и разгибанием, сопровождающихся эффектом усиления или ослабления скрытых смещений позвонков. На рентгенограммах с функциональными пробами могут выявляться смещение позвонков (Рис.5) вперед, назад. Одновременное смещение двух или более позвонков в одном направлении обозначают как лестничное смещение. Эти изменения свидетельствуют о потере фиксационной способности диска, о начальных проявлениях остеохондроза.
Нестабильностьдвигательных сегментов в шейном отделе позвоночника встречается часто, что нередко сопряжено с задним разгибательным подвывихом по Ковачу. Характерным для подвывиха по Ковачу является наличие смещения нижнего края суставного отростка при разгибании, которое нормализуется в нейтральном положении или при сгибании. Такой подвывих появляется при разгибании и свидетельствует о патологической подвижности позвоночного двигательного сегмента (ПДС) и о возможности прямого вертеброгенного воздействия на ПА. Ещё один симптом патологической подвижности – скошенность передне-верхнего угла позвонка в боковой проекции.
Определяется показатель нестабильности ПДС для всех сегментов шейного отдела позвоночника. Особенно клинически значима маятникообразная полисегментарная нестабильность на средне-шейном уровне (уровень прохождения ПА в каналах поперечных отростков) с высокой степенью нестабильности – показатель нестабильности выше 3 мм.
Наиболее важными с точки зрения клиники и детально изученными в отношении рентгенодиагностики представляются следующие формы дегенеративно-дистрофических поражений позвоночника: остеохондроз, деформирующий спондилез, фиксирующий лигаментоз (болезнь Форестье), грыжа диска (задний хрящевый узел), грыжи Шморля, спондилоартроз.
Важное значение имеет выявление при помощи рентгенографии аномалий краниовертебрального перехода– врожденных или приобретенных нарушений строения основания черепа или верхне-шейного отдела позвоночника. Аномальное строение костных структур приводит к сужению костных пространств, содержащих нижние отделы ствола головного и шейный отдел спинного мозга, что может приводить к гемо- и ликвородинамическим нарушениям, а также компрессии собственно мозговых элементов, проявляющихся мозжечковыми, вестибулярными и спинальными расстройствами. Также может наблюдаться клиническая картина поражениякаудальной группы черепных нервов. Наиболее часто встречаются:
- ассимиляция атланта (сращение первого шейного позвонка с черепом) в области большого затылочного отверстия;
- платибазия– уплощение основания черепа;
- базилярная импрессия – смещение зубовидного отростка вверх в область большого затылочного отверстия;
- аномалия Клиппеля-Фейля – сращение шейных позвонков;
- атлантоаксиалъная дислокация– смещение атланта кпереди по отношению к аксису (второму шейному позвонку), часто наблюдающееся при отсутствии или недоразвитии зуба, несращении его с телом позвонка;
- аномалия Кимерли – наличие дополнительной костной дужки-полукольца, формирующей костный канал вместо борозды позвоночной артерии над дугой первого шейного позвонка (Рис.6);
| Рисунок 6.Аномалия Кимерли. 1 – позвоночная артерия, 2 – костный мостик |
— мальформация Арнольда-Киари I типа – опущение миндалин мозжечка в большое затылочное отверстие (Рис.7).
| Рисунок 7. Аномалия Арнольда-Киари. 1 – мозжечок; 2 – миндалина мозжечка; 3 – атлант; 4 – спинной мозг. |
При наличии клинических признаков патологии шейных корешков (стреляющие боли, выпадение сухожильных рефлексов, зон чувствительности) необходимо проведение МСКТили МРТшейного отдела позвоночника. Именно эти методики позволяют достоверно диагностировать аномалию Арнольда-Киари.
По данным томографии судят о наличии протрузий и грыж межпозвонковых дисков, об их влиянии на заднюю продольную связку и корешки спинальных нервов. Компрессия спинного мозга или передней спинальной артерии вызывает не только сегментарные расстройства чувствительности и движений, но и проводниковые расстройства чувствительности, а в тяжелых случаях – пирамидную недостаточность и нарушение функций тазовых органов, что соответствует понятию миелопатии шейного уровня.
Ультразвуковоеисследование церебрального кровотока.
Первичная оценка состояния артерий шеи осуществляется при помощи линейного датчика ультразвукового сканера: после исключения аномалий развития брахиоцефальных артерий регистрируются параметры скорости и резистивности потоков. Затем проводится допплерометрическое исследование кровотока в церебральных артериях транстемпоральным и субокципитальным доступом по стандартной методике. Лоцируют средние (СМА), передние (ПМА), задние (ЗМА), позвоночные (ПА) артерии с обеих сторон и основную артерию (ОА). С помощью компрессионных проб оцениваются функции соединительных артерий. Далее оценивают скорости кровотока в церебральных венозных стволах: вены Розенталя, Галена, средние мозговые; прямой и кавернозный синусы.
При оценке ЛСК в лоцируемых артериях принимаются во внимание симметричность (равенство) ЛСК в парных сосудах, а также соответствие ЛСК возрастным нормативам и соблюдение пропорций между ЛСК в экстра- и интракраниальных артериях.
Следующим этапом проводят исследование ПА в третьем сегменте после троекратного повторения поворотов головы на максимальный угол из стороны в сторону (маятниковая проба – МП). При этом регистрируют допплерограмму, соответствующую третьему сердечному циклу в стандартной позиции после завершения движений. Повороты головы в положении сгибания дают возможность оценить влияние на ПА на верхнешейном уровне, в нейтральном положении – в межлестничном промежутке, а наклоны головы вперед-назад – на среднешейном уровне. Перед допплерографическими тестами проводят измерение артериального давления электронным тонометром.
Важную роль в исследовании траектории и внутрипросветного содержимого ПА играет ультразвуковое ангиосканирование, которое позволяет обнаружить стенозирование просвета (атеросклеротическая бляшка, тромб, фибромускулярная дисплазия), патологические извитости, расслоение стенки артерии. Принципиальное значение имеет выявление локального гемодинамического перепада скорости потока в артерии.
К предрасполагающим факторам диссекции относят травмы шеи и инфекции, однако, по-видимому, в развитии данной патологии имеет значение и локальное нарушение свойств стенки сосуда. При уточнении обстоятельств возникновения головокружения важной может оказаться информация не только о воздействиях на шейно-затылочную область (пульсационные приемы мануальной терапии), но и о длительном пребывании пациента в положении с фиксированной шеей, как при стоматологических или офтальмологических пособиях.
Допплерографически расслоение стенки шейной артерии проявляется паттерном стенотического кровотока в зоне интереса, что обусловлено сужением просвета артерии на уровне патологии: повышение ЛСК, расширение спектра за счет высоких частот, перепад параметров периферического сопротивления между пре- и постстенотическим сегментами. Иногда может инсонироваться «двойной» спектр за счет наложения звука потока в основном русле и в канале гематомы. При ангиосканировании в зоне диссекции удается визуализировать утолщение артериальной стенки с широким анэхогенным слоем и сужение просвета артерии при отсутствии внутрипросветных образований. При неблагоприятном течении процесса в зоне сужения может развиваться тромбоз.
Ангиосканирование позволяет также оценить диаметр и форму просвета внутренних яремных вен, скорости кровотока в яремных и позвоночных венах. Превышение нормативных показателей может свидетельствовать о затруднении венозного оттока из полости черепа, что часто коррелирует с наличием гидропса лабиринта.
Нейровизуализационные методики
МРТ или МСКТ головного показана пациенту при выявлении центрального типа поражения вестибулярного анализатора. МРТ в стандартных магнитных последовательностях (Т1, Т2, FLAER) позволяет выявить инфарктные и постгеморрагические очаги в веществе головного мозга, признаки лейкоареоза и гидроцефалии, объемные образования, в т.ч. новообразования мостомозжечкового угла.
Магнитнорезонансная ангиография (МРА) в первую (артериальную) фазу позволяет выявить аномалии строения артерий (аневризмы, артерио-венозные мальформации), а также значимые стенозы интракраниальных артерий. Во вторую (венозную) фазу доступны оценке аномалии строения вен и синусов твердой мозговой оболочки.
МСКТ сосудов головного мозга – исследование, обладающее большей чувствительностью чем МРА, осуществляется при болюсном введении внутривенного контраста. Данная методика также позволяет оценивать отдельно артерии и вены головного мозга.
В некоторых случаях большую диагностическую пользу приносит трехмерная реконструкция артериального и венозного русла, которую позволяют произвести современные томографические аппараты.
Для идентификации нейроваскулярного конфликта VIII черепного нерва и артерий ВБС применяются специальные МР-программы (как правило, на высокотесловых установках – 3Т) 3D-SPGR и 3D-FIESTA.
Список сокращений
- ЗМА – задняя мозговая артерия
- МП – маятниковая проба
- МРА – магнитно-резонансная ангиография;
- МРТ – магнитно-резонансная томография
- МСКТ – мультиспиральная компьютерная томография
- ОА – основная артерия
- ПА – позвоночная артерия
- ПДС – позвоночный двигательный сегмент
- ПМА – передняя мозговая артерия
- СМА – средняя мозговая артерия
Причины
Гипоплазия, то есть аномалия развития тканей или органа, которая в данном случае касается позвоночных артерий, как уже говорилось ранее, является врождённой патологией. Это значит, основная причина недоразвития артерии заключается в проблемах на эмбриональных стадиях. В то же время можно выделить ряд факторов, которые способствуют тому, что гипоплазия позвоночной артерии возникнет у новорожденного и проявится в определенном возрасте:
- Перенесенные матерью инфекционные заболевания во время беременности.
- Воздействие радиационного или ионизирующего облучения на плод.
- Механические травмы, среди которых удары, ушибы и другие повреждения брюшной полости в момент вынашивания ребенка.
- Сужение артерии у новорожденного может быть спровоцировано генетической предрасположенность, например, если в анамнезе семьи фигурируют патологии сосудистого характера.
- Токсический фактор – если во время беременности женщина курила, злоупотребляла алкоголем, работала на химическом предприятии, длительное время принимала какие-либо сильнодействующие препараты, высока вероятность того, гипоплазия может быть связана с каждым из этих факторов.
Виды СПА
В зависимости от того, что послужило причиной нарушения кровотока в позвоночных артериях, выделяют 4 формы СПА:
- компрессионная – возникает при механическом ущемлении артерий;
- ирритативная – является следствием спазма мышечных волокон стенок артерий, что наблюдается при раздражении иннервирующих его нервных волокон;
- ангиоспастическая – развивается при раздражении рецепторов, расположенных на уровне пораженного позвоночно-двигательного сегмента шейного отдела позвоночника и также сопровождается рефлекторным спазмом сосудов;
- смешанная – наблюдается действие нескольких факторов.
Чаще всего у пациентов диагностируются смешанные формы синдрома позвоночной артерии, а именно компрессионно-ирритативная и рефлекторно-ангиоспастическая.
При этом синдром позвоночной артерии может протекать совершенно по-разному. На основании этого выделяют несколько его клинических форм, описанных далее.
Синдром Барре-Льеу
Этот синдром еще называют шейной мигренью. Его основным проявлением является головная боль, которая возникает в шейно-затылочной области. Она склонна быстро распространяться на теменную, затылочную и лобную часть головы.
Чаще всего боли стреляющие, пульсирующие или присутствуют постоянно. Преимущественно они возникают утром сразу после пробуждения и связаны с неудобным положением головы во время сна. Также они могут появляться или усиливаться во время бега, быстрой ходьбы, сильных вибраций, например при тряской езде, резких поворотах головы.
При синдроме Барре-Льеу больные могут страдать от вегетативных нарушений, т. е. появления ощущения жара, озноба, внезапного повышения потливости, трудностей при глотании и пр. Также головные боли могут сопровождаться возникновением сложностей при поддержании равновесия тела и нарушениями зрения.
Базилярная мигрень
При этой форме течения синдрома позвоночной артерии у больных в клинической картине преобладают мигрени, сопровождающиеся:
- двусторонними нарушениями зрения;
- выраженным головокружением;
- нарушением координации движений на фоне сохранения нормального тонуса мышц;
- шумом в ушах;
- нарушениями речи.
Во время приступа боль наиболее остро ощущается в области затылка и нередко провоцирует рефлекторное раздражение рвотного центра головного мозга. Иногда боль может становиться настолько сильной, что человек теряет сознание.
Базилярная мигрень является следствием нарушения кровотока базилярной артерии, образованной слиянием двух позвоночных артерий.
Вестибуло-атактический синдром
Данная форма СПА проявляется наличием:
- головокружений;
- нарушения равновесия, что приводит к появлению чувства снижения устойчивости;
- тошноты или рвоты;
- потемнением в глазах;
- ощущением нарушений в работе сердечно-сосудистой системы.
Эти симптомы склонны усиливаться после долгого пребывания в неудобной позе или при резком движении шеей.
Кохлео-вестибулярный синдром
При этой форме в клинической картине течения синдрома позвоночной артерии преобладают нарушения со стороны органов слуха. Больные могут испытывать трудности с распознаванием шепота, общее ухудшение слуха. Нередко они предъявляют жалобы на шум в ушах, интенсивность которого зависит от положения головы.
Нарушения слуха подтверждаются инструментальными методами диагностики, в частности аудиограммой.
Нередко нарушения слуха при кохлео-вестибулярном синдроме сопровождаются возникновением лицевых парестезий, т. е. снижения чувствительности кожи лица, появлением ощущения ползания мурашек, покалывания. Во время приступа человек может покачиваться, терять чувство устойчивости, его может беспокоить головокружение.
Офтальмический синдром
Нарушения зрения в основном заключаются в появление явлений фотопсии, повышенной утомляемости глаз и ухудшение четкости зрения во время чтения, работы за компьютером. Нередко возникают признаки конъюнктивита, а также выпадения целых полей зрения, особенно в определенных положениях головы.
Ишемические атаки
При нарушениях кровообращения в вертебробазилярном бассейне могут наблюдаться ишемические атаки, при которых возникают:
- кратковременные сенсорные и двигательные расстройства;
- нарушения речи;
- частичная или полная потеря зрения;
- головокружения;
- тошнота, рвота;
- нарушения глотания;
- нарушения координации движений.
Дроп-атаки
Дроп-атакой называют беспричинное падение часто с сохранением создания, что обусловлено резким перекрытием поступления крови к головному мозгу. Они часто наблюдаются при запрокидывании головы назад и вызваны внезапным параличом конечностей. Но возобновление двигательной функции обычно происходит быстро.
Лечение
Лечение проводится двумя методами:
- Консервативный. Предполагает введение препаратов, позволяющих улучшить свойства крови, кровоснабжение головного мозга и обменные процессы в нем. Такие методы не устраняют полностью заболевание, а только обеспечивают защиту мозга от ишемических аномалий. Для этого применяются различные лекарственные препараты, в частности кроворазжижающие средства.
- Хирургический. Используется в ситуациях, когда невозможно компенсировать мозговое кровообращение иными способами. Опытные хирурги выполняют эндоваскулярную операцию, смысл которой состоит во введении в просвет суженного сосуда стента. Это специальный расширитель, увеличивающий диаметр артерии, нормализующий кровоток.
Механизм развития
Гипоплазия позвоночной артерии слева — врожденный порок анатомического развития. Как правило, это результат одного из двух процессов.
Спонтанное нарушение
Сердечнососудистая система формируется в первом триместре. В этот момент на женщине лежит колоссальная ответственность.
Любой сбой может сказаться на состоянии будущего плода не известным образом. Патология закладывается именно в этот момент.
Дают знать о себе перенесенные и вялотекущие инфекционные патологии, стрессы и физические перегрузки, особенно вредные привычки вроде курения и злоупотребления спиртным.
В некоторых ситуациях фактор неочевиден: как мать ведет себя примерно, вынашивает плод, следуя всем рекомендациям.
Однако причина может быть в неблагоприятной экологии. Отсюда прямое влияние токсинов, радиационного фона на организм женщины и будущего плода.
Хромосомные мутации
Они почти не бывают спонтанными. Это результат либо несовместимости, либо влияния ряда факторов. Таких как ионизирующее излучения, поражение вирусами (особой опасностью обладают герпетические агенты, возбудители папилломатоза).
Также возможны загрязнения атмосферы, воздействие соединений металлов.
В такой ситуации гипоплазия оказывается далеко не «одинокой» проблемой. Параллельно возникает масса нарушений функционального и анатомического плана.
Нередко эмбрион оказывается нежизнеспособен. Наступает выкидыш. Возможно и более позднее прерывание беременности.
Приобретенной гипоплазия не бывает. Как правило, просвет позвоночной артерии достаточен для обеспечения адекватного кровотока в церебральных структурах.
Потому первые годы жизни, а то долгий период не омрачен плохим самочувствием или нарушениями работы головного мозга.
Как только развивается атеросклероз или симптоматическое сужение сосуда, последствия могут быть катастрфоическими.
Механизм двигается по типу ишемии вследствие нарушения гемодинамики, кровотока.
Суженная артерия не может пропускать достаточное количество жидкой ткани. Страдает затылочная доля, мозжечок и вся экстрапирамидная система. Косвенно и иные области ЦНС.
При незначительном объеме нарушения проблема заметна, есть симптомы. Но критических состояний нет. Постепенно нарастают структурные изменения в мозгу. Расширяются желудочки.
В конечном итоге наступает пик. Когда отклонение достигает определенного момента, развивается ишемический инсульт. Острое нарушение кровообращения с отмиранием нервных тканей и формированием стойкого неврологического дефицита. Состояние нередко становится причиной смерти.
Признаки предынсульта описаны в этой статье.
Согласно статистике, 75% всех инсультов приходится именно на затылочную долю и мозжечок.
Потому нужно осознавать всю серьезность положения и проходить профилактические осмотры раз в 6 месяцев. По необходимости следовать рекомендациям врача.
Как выполняется подготовка
Если вам хоть раз приходилось сталкиваться с прохождением ультразвукового исследования, вы наверняка знаете, что данная диагностическая процедура требует определенной подготовки, в зависимости от исследуемой области требования могут быть различными.
Но если вам предстоит пройти УЗИ сонных артерий, особых подготовительных мер осуществлять не нужно. Требуется только ограничить тонизирующие напитки и седативные вещества – за сутки до процедуры следует исключить чай, кофе, алкоголь, за 5 часов – отказаться от курения. В противном случае полученные данные могут быть недостоверны. Если вы употребляете медикаментозные препараты – об этом следует сообщить врачу, который назначил вам исследование.
Симптомы
Когда у человека – непрямолинейность хода позвоночных артерий, симптомы могут лишь свидетельствовать о том, что нарушено кровообращение в головном мозге. Только полное обследование поможет поставить правильный диагноз.
Стадия функциональных нарушений (дистоническая)
Основные симптомы, которые показывают, что у больного – непрямолинейность хода позвоночных артерий:
- болит затылок, боль распирающая и ломящая;
- появляется ощущение давления в области затылка;
- регулярно болит шея;
- кружится голова, когда встает с кровати;
- поднимается артериальное давление, не получается снизить его при помощи препаратов;
- нет сил выполнять повседневную работу, постоянно хочется спать, тяжело просыпаться по утрам;
- беспокоит тошнота, появляются носовые кровотечения, хотя нет проблем с ЖКТ;
- слабость в руках и ногах, даже если человек не занимался спортом;
- ухудшается зрение и слух, появляется шум в ушах, перед глазами мелькают «мушки».
Ишемическая стадия
Желательно, как только возникли перечисленные выше симптомы, обратиться к врачу. Он направит на обследование и назначит курс лечения. Если симптоматику игнорировать, могут появиться необратимые изменения. При серьезных деформациях развивается инсульт спинального типа. Его основные симптомы:
- походка становится шаткой;
- меняется мимика;
- язык отклоняется в одну из сторон;
- может быть паралич ног или рук с левой либо правой стороны;
- больной не может разговаривать.
В этом случае речь идет о жизни и смерти, пациента нужно срочно доставить в неврологический или специальный сосудистый стационар.
Диагностика
Заболевание можно выявить в ходе первого обследования у невропатолога. Врач выслушивает жалобы больного на общее состояние, учитывает вероятные нарушения в шейном отделе, и выписывает направление на ультразвуковую диагностику. Если в ходе осмотра было выявлено сужение просвета в диаметре позвоночной артерии до 2 мм при норме 3,6 – 3,8 мм – это считается диагностическим симптомом, доказывающим наличие болезни. При необходимости, проводится ангиография — рентгенологическая диагностика сосудов при помощи введения контрастного вещества, наглядно демонстрирующая их текущее состояние.
При подозрении на заболевание доктор должен выписать направление на УЗИ сосудов. Данная диагностика позволяет определить диаметр артерии. Аномалией считается сужение внутреннего диаметра, норма варьируется в диапазоне 3,6 — 3, 8 мм. Патологическим изменением принято считать диаметр менее 2-х мм.
По показаниям выполняется томография и ангиография артерий с применением контрастного вещества. Эти исследования помогают получить полную картину аномалий сосудов. Зачастую гипоплазия обостряется под воздействием нарушений позвонков, расположенных в шейном отделе. Это можно также выявить в ходе диагностики.
Поставить грамотный позволяют следующие методики:
- УЗИ сосудов шеи и головы. В особенности, рекомендовано дуплексное ангиосканирование ПА. В ходе обследования на монитор выводится изображение артерии, позволяющее определить диаметр и особенность движения крови. Этот способ достаточно часто применяется в качестве скрининга, поскольку совершенно безопасный и не имеет никаких противопоказаний.
- Ангиография представляет собой графическую фиксацию анатомического строения, особенностей хода и соединений всех сосудов головного мозга. Прежде всего этот метод позволяет оценить позвоночную артерию. Диагностика осуществляется посредством специального рентгеновского аппарата. При этом пунктируют одну из крупнейших артерий конечностей, прокладывают проводник к участку разветвления ПА и вводят в нее контрастное вещество. Ее строение оценивается по внешним особенностям, отображающего на мониторе.
- Томографический осмотр с использованием контраста. Обследование выполняется на магнитно-резонансных или компьютерных томографах при помощи введении контрастного усилителя, заполняющего артерии.
Как проходит процедура УЗИ сонных артерий?
Ультразвуковое исследование сонных артерий – это популярная методика, позволяющая обнаружить возможные заболевания на ранних стадиях. В ходе исследования человек совершенно не ощущает дискомфорта, ни физического, ни морального.
Специалист просит пациента снять украшения или собрать длинные волосы, прилечь на кушетку, под голову может подкладываться небольшой валик. Исследуемая область покрывается гелем, который улучшает работу и движение датчика. В ходе УЗИ специалист водит датчиком по области осмотры. Он может попросить пациента поменять положение головы, повернуть голову влево, вправо, вверх, наклонить вниз, или же напрячь шею.
В общей сложности диагностическое исследование не превышает получаса. Из преимуществ можно отметить быстрое получение расшифровки от специалиста. С расшифровкой можно направляться к лечащему врачу.
Частые вопросы
Какова распространенность гипоплазии позвоночной артерии среди пилотов старшей возрастной группы?
Ответ: Распространенность гипоплазии позвоночной артерии среди пилотов старшей возрастной группы составляет X% по данным исследования, проведенного в Инновационном сосудистом центре в Москве.
Какие клинические проявления синдрома позвоночной артерии могут наблюдаться у пилотов старшего возраста?
Ответ: У пилотов старшего возраста с синдромом позвоночной артерии могут наблюдаться головокружения, потеря равновесия, нарушения зрения и другие неврологические симптомы, связанные с недостаточным кровоснабжением мозга.
Какие методы диагностики и лечения синдрома позвоночной артерии предлагает Инновационный сосудистый центр в Москве?
Ответ: В Инновационном сосудистом центре в Москве для диагностики и лечения синдрома позвоночной артерии используются современные методы: магнитно-резонансная ангиография, эндоваскулярное лечение, медикаментозная терапия и реабилитация под наблюдением опытных специалистов.
Полезные советы
СОВЕТ №1
При возникновении головокружений, потери сознания или других необычных симптомов, обратитесь к специалисту для проведения диагностики позвоночной артерии.
СОВЕТ №2
Регулярно проходите профилактические обследования у специалистов Инновационного сосудистого центра для своевременного выявления и лечения синдрома позвоночной артерии.
СОВЕТ №3
Поддерживайте здоровый образ жизни, в том числе занимайтесь физическими упражнениями, следите за питанием и избегайте вредных привычек, чтобы снизить риск развития синдрома позвоночной артерии.